پسوریازیس چیست؟ دلایل، علائم، خطرات و درمان آن کدامند؟
پسوریازیس یا صدفک نوعی بیماری پوستی است که با اختلال در سیستم ایمنی ایجاد می شود. این عارضه باعث افزایش سرعت رشد سلول های سطح پوست می شود. در وضعیت نرمال، پوست دائما در حال ریزش و جایگزینی با سلول های سالم و جدید است، اما در این بیماری به دلیل اختلالات موجود، سرعت رشد سلول های تازه بیشتر از سرعت ریزش آن ها است. این مسئله باعث ایجاد پلاک های ضخیم، پوسته پوسته شدن، خارش و ناراحتی های پوستی می شود.
این بیماری نوعی اختلال ژنتیکی است و به هیچ عنوان مسری و واگیردار نیست. پسوریازیس انواع مختلفی دارد که با توجه به اندازه، ظاهر و محل قرار گیری آن ها تقسیم بندی می شوند. بیش از ۸ میلیون نفر در آمریکا به این عارضه مبتلا هستند. برخی از عوامل محیطی مانند عفونت، آسیب های پوستی، آلودگی ها، استرس، مصرف الکل و سیگار و استفاده از برخی داروهای خاص باعث شدید تر شدن علائم این بیماری می شوند. امروزه پیشرفت های پزشکی به کاهش علائم این بیماری کمک کرده است. در مقاله پیش رو از گومگ به معرفی کامل این بیماری خواهیم پرداخت.
آنچه در ادامه می خوانید:
- انواع پسوریازیس
- علائم پسوریازیس
- عوارض پسوریازیس
- علل ابتلا به پسوریازیس
- عواملی که خطر ابتلا را افزایش می دهند
- نحوه تشخیص بیماری
- درمان پسوریازیس
انواع پسوریازیس
پسوریازیس انواع مختلفی دارد که با توجه به محل بروز آن ها به دسته های مختلفی تقسیم می شوند. در ادامه، برخی از اشکال مختلف آن را بررسی خواهیم کرد:
پسوریازیس معکوس
این نوع از بیماری ممکن است در بخش های مختلفی از بدن ایجاد شود اما معمولا در بخش هایی که چین و چروک بیشتری دارند دیده می شود. مهم ترین مناطق ایجاد پسوریازیس معکوس عبارتند از:
- کشاله ران
- زیربغل
- زیر سینه
- اطراف دستگاه تناسلی و باسن
پسوریازیس معکوس باعث ایجاد ضایعات قرمز رنگ می شود و مال و تعریق می تواند پوست را ملتهب تر کرده و اوضاع را حساس تر و وخیم تر کند. اضافه وزن و چاقی نیز باعث افزایش چین های پوستی و اصطکاک بیشتر می شود.
پسوریازیس پلاک
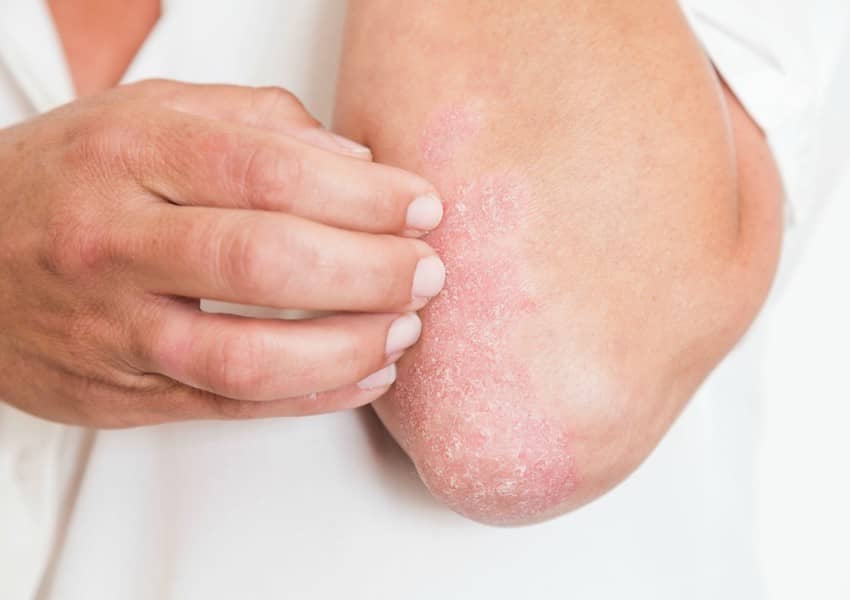
این نوع شایع ترین نوع پسوریازیس است و حدود ۸۰ الی ۹۰ درصد از مبتلایان را شامل می شود. وجود ضایعات پوستی، التهاب، قرمزی، پوسته پوسته شدن آرنج و زانوها، شوره سر و پوسته پوسته شدن کمر از عوارض شایع این نوع از پسوریازیس است.
پسوریازیس خال دار یا گوتیت
این نوع بیماری معمولا در کودکی و اوایل بزرگسالی دیده می شود. شروع این نوع از بیماری به صورت لکه های کوچک و قرمز رنگ است. این لکه ها معمولا ضخیم نیستند. بیماری های زیادی می توانند باعث ایجاد پسوریازیس خال دار شوند. برخی از این بیماری ها عبارتند از:
- التهاب و عفونت لوزه ها
- آسیب دیدگی های پوستی
- عفونت سیستم تنفسی
- مصرف برخی داروها مانند داروهای ضد مالاریا، لیتیوم و بتابلاکرها
- عفونت استرپتوکوکی (نوعی بیماری که بر اثر باکتری ایجاد شده و لوزه ها را تحت تاثیر قرار می دهد)
این نوع عارضه ممکن است بدون نیاز به درمان خاصی از بین برود، اما در برخی مورد نیز نیازمند درمان پزشکی است.
پسوریازیس پوسچولا
این نوع بیماری معمولا در بزرگسالان بیشتر مشاهده می شود و می تواند باعث ایجاد تاول های چرکی، قرمز و ملتهب روی پوستی شود. پسوریازیس پوسچولا نادر است و کمتر از ۵٪ موارد ابتلا را در بر می گیرد. این عارضه می تواند در مناطق خاصی از بدن مانند دست یا پا تاثیر بگذارد.
پسوریازیس اریترودرمی
این نوع از بیماری کمتر از سایرین شایع است و می تواند در تمام نقاط بدن باعث بثورات قرمز رنگ، پوسته پوسته شدن، خارش و سوزش شدید شود. پسوریازیس اریترودرمی باید سریعا مورد درمان قرار گیرد، زیرا این امکان وجود دارد که این عارضه منجر به ذات الریه و نارسایی های قلبی شود.
پسوریازیس اریترودرمی تعادل شیمیایی بدن را به هم زده و باعث از بین رفتن پروتئین و مایعاتی می شود که کمبود آن ها می تواند زمینه ساز بیماری های شدید شود.
پسوریازیس پوست سر
این عارضه شبیه به شوره سر شدید همراه با خشکی، التهاب و قرمزی است. پسوریازیس پوست سر شباهت زیادی به درماتیت سبوره ای (التهاب مزمن پوست سر) دارد و درمان هر دو آن ها مشابه است.
پسوریازیس ناخن
این نوع از بیماری باعث ایجاد فرو رفتگی، رشد غیر طبیعی ناخن و تغییر رنگ آن می شود. همچنین در موارد شدید، ممکن است باعث افتادن ناخن شود.
پسوریازیس مفصلی
این نوع پسوریازیس علاوه بر التهاب، ایجاد زبری و پوسته پوسته شدن باعث ایجاد تورم و درد در مفصل نیز می شود. علائم آن ممکن است خفیف یا شدید باشند. پسوریازیس مفصلی می تواند بر روی هر مفصلی اثر بگذارد. اگرچه این بیماری مانند انواع آرتریت (التهاب مفصلی یا آرتروز) فلج کننده نیست اما می تواند باعث سفتی و آسیب دیدگی مفاصل شود.
علائم پسوریازیس
اصلی ترین و مهم ترین علائم این بیماری عبارتند از:
- زبری پوست
- پوسته پوسته شدن
- قرمزی پوست
- خارش شدید
- سوزش پوست
- ترک خوردگی
- تاول های چرکی (در موارد نادر)
- ضخیم شدن ناخن ها
علائم پسوریازیس ممکن است به صورت دوره ای ایجاد شوند. به عبارت دیگر، علائم این بیماری ممکن است گاهی اوقات بروز کرده و گاهی اوقات از بین بروند. دوره های ترمیم و نقاهت به طور معملول بین ۱ تا ۱۲ ماه طول می کشد و پیشبینی مدت زمان بیماری دشوار است.
علائم این بیماری با توجه به نوع آن می توانند خفیف، متوسط یا شدید باشند:
- خفیف: کمتر از ۳٪ بدن را درگیر می کند.
- متوسط: ۳ الی ۱۰ درصد از بدن را درگیر می کند.
- شدید: در بیش از ۱۰٪ بدن دیده می شود.
عوارض پوستی ممکن است در هر قسمتی از بدن مشاهده شوند، اما معمولا در نواحی آرنج، زانوها، قسمت تحتانی کمر و پوست سر بیشتر دیده می شوند.
عوارض پسوریازیس
اغلب افراد این بیماری را به عنوان یک عارضه پوستی می شناسند، در حالی که پسوریازیس می تواند بر روی مفاصل، استخوان ها، ماهیچه ها و سیستم متابولیک نیز اثر گذاشته و باعث ابتلا به بیماری های دیگر نیز شود. به عنوان مثال می توان به آرتریت پسوریاتیک اشاره کرد که حداکثر ۳۰٪ از مبتلایان به این بیماری به آن دچار هستند. این عارضه معمولا بین افراد ۳۰ تا ۵۰ سال شایع است و باعث التهاب شدید در مفاصل می شود. سایر عوارض این بیماری عبارتند از:
- بیماری های چشمی
- چاقی
- دیابت نوع دو
- فشار خون بالا
- بیماری های قلبی و عروقی
- پارکینسون
- مشکلات عاطفی
- بیماری های کلیوی
- سلیاک (نوعی بیماری خود ایمنی)
- بیماری های التهابی روده
- سندرم متابولیک
افراد مبتلا به این بیماری معمولا دچار بحران اعتماد به نفس و ترد شدن از جامعه می شوند. افسردگی، استرس، مشکلات جسمی، درد و خارش پوستی از دیگر عوارض این بیماری هستند.
علل ابتلا به پسوریازیس
همانطور که اشاره کردیم، این عارضه بر اثر اختلال در سیستم ایمنی بدن ایجاد می شود. این بیماری خود ایمنی بر سلول های T که مسئول محافظت از بدن در برابر عوامل عفونی هستند، تاثیر می گذارد و واکنش آن ها را دچار اختلال می کند. محرک های تاثیر گذار در هر فرد با دیگری متفاوت هستند، اما مهم ترین محرک ها عبارتند از:
- صدمات پوستی
- عفونت ها
- تغییرات هورمونی
- استرس و اضطراب
استفاده از برخی داروها نیز می تواند از علل ایجاد پسوریازیس باشد. این داروها شامل موارد زیر است:
- کینیدین (داروی ضد آریتمی قلبی)
- ایندوملاسین (داروی ضد التهاب غیر استروئیدی که به عنوان مسکن قوی استفاده می شود)
- داروهای ضد مالاریا
- لیتیوم (یکی از داروهایی که در درمان اختلالات روان پزشکی مانند بیماری اختلال دو قطبی و روان پریشی تجویز می شود)
برخی از افراد معتقدند که عواملی مانند رژیم غذایی، آب و هوا و آلرژی هم می تواندن باعث ایجاد پسوریازیس شوند. اما تا کنون هیچ تحقیقی این نظریه را تایید نکرده است.
عواملی که خطر ابتلا را افزایش می دهند
عوامل زیر می توانند باعث افزایش یا پیشروی بیماری شوند:
- سابقه خانوادگی و ارثی: از هر سه نفر مبتلا به این بیماری، یک نفر دارای سابقه خانوادگی و ارثی است. از این رو، این عامل یکی از مهم ترین مولفه های ابتلا شناخته می شود.
- عفونت های ویروسی و باکتریایی: افراد مبتلا به HIV نسبت به افراد سالم، بیشتر در معرض خطر هستند. همچنین کودکان و نوجوانانی که با عفونت های مکرری مانند گلودرد چرکی مواجه می شوند، بیش از سایرین در معرض ابتلا هستند.
- چاقی و اضافه وزن
- سیگار کشیدن
- استرس: استرس می تواند بر سیستم ایمنی بدن اثر گذاشته و خطر ابتلا را افزایش دهد.
نحوه تشخیص بیماری
هیچ آزمایش خونی برای تشخیص این بیماری تایید و شناخته نشده است. بیماری مذکور معمولا با بررسی مواردی مانند سابقه خانوادگی و معاینات پوستی تشخیص داده می شود. البته در موارد نادری هم ممکن است پزشک نمونه برداری از پوست را تجویز نماید.
درمان پسوریازیس
درمان این بیماری به نوع و شدت آن بستگی دارد. گزینه های درمانی شامل داروها، فتوتراپی و مراقبت های خانگی است. استفاده از مرطوب کننده و نرم کننده ها می تواند به کاهش خارش و سوزش کمک کند. در ادامه برخی از روش های درمانی متداول این بیماری را بررسی خواهیم کرد:
دارو درمانی
برخی داروهای بدون نسخه، علائم بیماری را تخفیف می دهند. این داروها شامل موارد زیر هستند:
- کرم های هیدروکورتیزون: این پماد موضعی در کاهش خارش پوستی و التهاب موثر است.
- قطران ذغال سنگ: این ماده نوعی قطران معدنی است که از تقطیر ذغال سنگ به دست می آید و می تواند به تسکین خارش و ضایعات در پوست سر، کف دست و پا کمک کند.
- سالیسیلیک اسید: یکی از اسیدهای آلی است که به کاهش تورم کمک می کند.
- ترکیبات ضد خارش: این محصولات شامل هیدروکورتیزون، کافورمنتول و کالامین می باشند.
درمان به روش موضعی
روش های موضعی هم می توانند در درمان و کاهش علائم موثر باشند. این روش برای کاهش التهاب، تسکین درد و کند شدن رشد سلول های پوستی مفید است و می توان آن ها را به صورت نسخه ای و غیر نسخه ای تهیه کرد. برخی از این درمان ها عبارتند از:
- ویتامین دی موضعی: این ترکیب باعث کاهش رشد سلول های پوستی می شود.
- کرم یا محلول حاوی ویتامین D: این محصولات به همراه درمان های مکمل می توانند در موارد خفیف تا متوسط بیماری موثر باشند.
- کورتیکواستروئیدهای موضعی: این دارو به شکل های مختلفی مانند ژل، فوم، کرم، اسپری و پماد موجود است و می تواند به کاهش التهاب و برطرف کردن خارش کمک کند.
- کرم پیمکرولیموس و پماد تاکرولیموس: این داروها معمولا برای درمان اگزما تجویز می شوند. البته مصرف طولانی مدت آن ها به دلیل افزایش خطر ابتلا به سرطان پوست توصیه نمی شود.
- ریتنوئیدها: ویتامین مصنوعی A که می تواند به کاهش رشد سلول های پوستی و علائمی مانند درد، قرمزی و خارش کمک کند.
درمان های خانگی
- استفاده از نرم کننده ها و مرطوب کننده ها
- پرهیز از مصرف خوراکی های آلرژی زا و محرک
- داشتن رژیم غذایی سالم و کاهش وزن
- عدم مصرف سیگار و الکل
- انجام ورزش به منظور کاهش استرس
- استفاده از دوش سرد به منظور کاهش خارش پوستی
منبع: medicalnewstoday